Facharzt für Neurochirurgie
Neurochirurgische Praxis Kempten
| Mo | 09:00 | 12:30 |
| Mo | 13:30 | 15:00 |
| Di | 09:00 | 13:00 |
| Mi | 09:00 | 12:30 |
| Mi | 13:30 | 15:00 |
| Do | 09:00 | 12:30 |
| Do | 13:30 | 15:00 |
und nach Vereinbarung

| Mo | 09:00 | 12:30 |
| Mo | 13:30 | 15:00 |
| Di | 09:00 | 13:00 |
| Mi | 09:00 | 12:30 |
| Mi | 13:30 | 15:00 |
| Do | 09:00 | 12:30 |
| Do | 13:30 | 15:00 |
und nach Vereinbarung
Das MVZ Neurochirurgie ist ihr kompetenter Ansprechpartner bei Erkrankungen des Gehirns, des Rückenmarkes und der Nerven. Die Neurochirurgie beschäftigt sich vorrangig, aber nicht nur, mit der operativen Behandlung von Erkrankungen, Verletzungen und Fehlbildungen des zentralen und peripheren Nervensystems.
Insofern besteht die Hauptaufgabe des MVZ Neurochirurgie darin, durch Untersuchung und Befragung von Patienten festzustellen, ob eine neurochirurgische Behandlungsmöglichkeit besteht und diese dann in die Wege zu leiten.
Alle unsere Fachärzte sind gleichzeitig auch in der neurochirurgischen Klinik am Klinikum Kempten tätig, so dass sie auch unmittelbare Ansprechpartner im Falle einer stationären Therapie sind.
Ambulante Nachsorgeuntersuchungen nach einer stationären Behandlung erfolgen ebenfalls im MVZ Neurochirurgie. Damit ist gewährleistet, dass zumindest in den allermeisten Fällen für unsere Patienten ein fester ärztlicher Ansprechpartner vorhanden ist.
Ein Schwerpunkt ist die operative Behandlung von Tumoren des Gehirns bzw. auch seiner Hüllen und des Schädels, wobei wir unseren Einsatz nicht nur auf Erwachsene beschränken, sondern auch in enger Kooperation mit der hiesigen Kinderklinik für unsere kleinen Patienten da sind. Dabei decken wir das gesamte Spektrum von hirneigenen Tumoren (Gliome) und Metastasen bis hin zu Tumoren der Hirnhäute (Meningeome) ab. Auch seltenere Tumorarten wie Tumoren der Hirnanhangsdrüse (Hypophysenadenome) oder der Hirnnerven (z.B. Vestibularisschwannome) werden von spezialisierten Kollegen des Teams operiert.
Da einige, vor allem bösartige Tumorarten nicht nur eine operative Behandlung benötigen sondern auch zusätzlich eine medikamentöse (Chemotherapie) und/oder Strahlentherapie, besteht eine enge Kooperation mit der Klinik für Onkologie am Klinikum Kempten sowie mit der Strahlentherapie am Klinikum Kempten. So findet einmal pro Woche eine interdisziplinäre Fallbesprechung statt, an der sämtliche Tumorspezialisten des Klinikums teilnehmen (neurochirurgisches Tumorboard). So können wir für jeden Patienten mit einem Hirntumor die individuell optimale Behandlungsstrategie festlegen und auch umsetzen.
Bei der operativen Behandlung stehen sämtliche modernen technischen Hilfsmittel zur Verfügung. 2 moderne Operationsmikroskope (Zeiss und Leica) mit der Möglichkeit zur fluoreszenzgestützten Tumorresektion (5-ALA) und mit Anbindung an die Neuronavigation stehen zur Verfügung.
Bei der optimalen Darstellung der Tumoren helfen auch der intraoperative Ultraschall sowie endoskopische Techniken. So werden Tumoren der Hirnanhangsdrüse in der Regel rein endoskopisch durch die Nase operiert.
Um die Sicherheit für den Patienten zu erhöhen wird bei vielen Operationen am/im Gehirn ein intraoperatives elektrophysiologisches Monitoring (IOM) durchgeführt. Dabei werden durch elektrische Messungen an verschiedenen Nervenbahnen einzelne Funktionen des Gehirns während der Operation überwacht. Sind komplexere Funktionen des Gehirns wie zum Beispiel die Sprache gefährdet, kommt alternativ auch eine sogenannte "Wachoperation" in Betracht.
Ein wertvolles Instrument bei der Resektion einiger Tumoren ist der Ultraschallaspirator (CUSA). Hierbei handelt es sich um eine spezielle Ultraschallsonde, die mit einem Absauggerät kombiniert ist. Einige Tumoren lassen sich durch die Ultraschallenergie sehr gut zerkleinern und direkt absaugen bei Schonung des gesunden umliegenden Hirngewebes bzw. auch der Blutgefäße.
Zu den Gefäßmissbildungen gehören Aneurysmata („Gefäßaussackungen“) und Angiome („Gefäßschwämme“), aber auch andere arterio-venöse Fisteln und Cavernome.
Allen Gefäßmissbildungen gemeinsam ist, dass sie ein unterschiedlich hohes Risiko für ein „Platzen“ des missgebildeten Blutgefäßes beherbergen. Zerplatzt ein Hirngefäß, ist nicht nur die normale Hirndurchblutung gefährdet, es kommt auch zu einer potenziell lebensbedrohlichen Einblutung innerhalb des Kopf. So sollten entsprechend risikobehaftete Gefäßmissbildungen auch immer behandelt, d.h. ausgeschaltet, werden, bevor es zu einer Blutungskomplikation kommt.
Besteht der Verdacht auf eine Gefäßmissbildung, sollte in der Regel eine spezielle Röntgen-Darstellung der Blutgefäße (Angiografie) erfolgen, um danach festlegen zu können, ob erstens tatsächlich eine Behandlung notwendig ist und zweitens mit welcher Technik am besten und sichersten eine Ausschaltung der Gefäßmissbildung möglich ist.
Dazu besteht eine enge Kooperation mit der Abteilung für Neuradiologie der Klinik für Radiologie am Klinikum Kempten. Hier werden die notwendigen Untersuchungen der Blutgefäße durchgeführt. Anschließend wird interdisziplinär zwischen Neuroradiologie und Neurochirurgie entschieden, welches Behandlungsverfahren im konkreten Fall am besten geeignet ist.
In vielen Fällen bietet sich eine operative Behandlung der Gefäßmissbildung an. Cavernome lassen sich beispielsweise oft recht einfach und vollständig durch eine Operation entfernen. Aneurysmata können mit einem Metallclip operativ aus dem Blutkreislauf ausgeschlossen werden. Bei der operativen Behandlung von Gefäßmissbildungen stehen alle heute vorhandenen technischen Hilfsmittel zur Verfügung wie die Neuronavigation, die intraoperative Dopplersonografie, die intraoperative Fluoreszenzangiografie (ICG) und das intraoperative elektrophysiologische Monitoring.
Dennoch brauchen nicht alle Gefäßmissbildungen operativ, d. h. mit Eröffnung des Schädels, behandelt werden. Einige Gefäßmissbildungen können auch von den Kollegen der Neuroradiologie interventionell, d. h. über einen Katheter „von innen“ (endovaskulär) behandelt werden. Dazu wird üblicherweise über die große Arterie in der Leiste ein Katheter bis zu der Gefäßmissbildung vorgeschoben. Gefäßaussackungen (Aneurysmata) können darüber beispielsweise durch sogenannte Coils (Platinspiralen) „ausgestopft“/verschlossen werden.
Diese endovaskulären Behandlungsverfahren haben sich in den letzten Jahren erheblich weiterentwickelt (Stent-assistiertes Coiling, flow-diverter etc.), so dass wir auch die Behandlung komplexerer Gefäßmissbildungen mit dieser Technik anbieten können.
Zum Teil sind auch kombinierte Behandlungsverfahren (interventionell und operativ) notwendig. So werden manche Blutschwämme (Angiome) zunächst mit der Kathetertechnik zumindest teilweise „zugeklebt“ und damit verkleinert, so dass sie im weiteren Verlauf leichter und risikoärmer operativ behandelt werden können.
Leider werden nicht alle Gefäßmissbildungen, vor allem Aneurysmata, rechtzeitig entdeckt, da sie keine Beschwerden verursachen, so dass sie erst durch eine Blutungskomplikation auffällig werden. Häufig kommt es zu einer Einblutung zwischen die Hirnhäute (Subarachnoidalblutung/SAB), zum Teil aber auch in das Gehirn (Hirnblutung/ICB) bzw. in die Hirnkammern (s.u.). Diese Einblutungen können erhebliche, oft lebensbedrohliche Folgen haben, so dass diese Patienten in der Regel eine Behandlung auf der Intensivstation benötigen. Dazu besteht eine enge Kooperation mit der Klinik für Anästhesiologie und operative Intensivmedizin am Klinikum Kempten.
Erwähnt sei an dieser Stelle, dass nicht alle spontanen Hirnblutungen (intracerebrale Blutungen/ICB) tatsächlich auch eine Gefäßmissbildung als Ursache haben. Vor allem bei älteren Patienten findet man häufiger keine Gefäßmissbildung als Ursache für eine derartige Einblutung. Ein zu hoher Blutdruck (arterieller Hypertonus) bzw. auch eine blutverdünnende Medikation (z.B. Marcumar) stellen hier wichtige Risikofaktoren dar. Zum Teil können die spontanen Hirnblutungen, die auch als „blutige“ Schlaganfälle bezeichnet werden, rein konservativ behandelt werden. Hierzu besteht eine enge Kooperation mit der neurologischen Klinik des Klinikums Kempten, so dass diese Patienten auf der zertifizierten Schlaganfallsstation (Stroke Unit) behandelt werden. Abhängig von verschiedenen Faktoren wie unter anderem Lokalisation und Größe des Blutergusses muss zum Teil aber auch eine operative Entlastung der Blutung erfolgen.
Letztendlich können wir so jedem Patienten eine individuelle, optimale und möglichst risikoarme Behandlung anbieten.
Das Gehirn bzw. auch das Rückenmark sind von Hirn- bzw. Rückenmarksflüssigkeit (Liquor) umgeben. Zusätzlich befinden sich mehrere Kammern (Ventrikel) im Gehirn, die ebenfalls mit dieser Flüssigkeit gefüllt sind.
Bei gesunden Menschen besteht eine freie Kommunikation zwischen diesen Flüssigkeitskompartimenten sowie auch ein Gleichgewicht zwischen Produktion und Resorption dieser Flüssigkeit, was an verschiedenen Stellen stattfindet.
Ist der natürliche Abfluss dieser Flüssigkeit blockiert, kommt es zu einer Zunahme der Flüssigkeitsmenge. Als Folge dessen werden sich beispielsweise die Hirnkammern ausdehnen. Der Druck auf das umliegende Gehirn bzw. überhaupt der Druck im Kopf wird ansteigen. Man spricht nun von einem sogenannten Wasserkopf (Hydrozephalus).
Die Ursachen für einen solchen Wasserkopf können sehr vielfältig sein. Entzündungen, Blutbestandteile, aber auch Tumoren können die natürlichen Abflusswege des Liquors verstopfen. So kann sich ein Wasserkopf zum Beispiel als Folge einer Schädel-Hirn-Verletzung oder einer Blutung innerhalb des Kopfes entwickeln. Auch eine abgelaufene Hirnhautentzündung kann, manchmal erst nach Jahren, einen Hydrozephalus nach sich ziehen.
Verschiedene Tumoren innerhalb des Kopfes bzw. auch Fehlbildungen des Gehirns können zu einer Abflussstörung des Liquors führen.
Durch die Drucksteigerung im Kopf kommt es anfangs typischerweise zu Kopfschmerzen, später zu Übelkeit und Erbrechen bis hin zur Bewusstlosigkeit.
Die Behandlung des Hydrozephalus ist unter anderem abhängig von der Ursache.
Lässt sich die Ursache selbst nicht beheben, kommt in einzelnen Fällen eine innere Umleitung des Liquors in Betracht. Dabei wird mit einem kleinen endoskopischen Eingriff eine künstliche Öffnung am Boden der 3. Hirnkammer geschaffen (endoskopische Ventrikulo-Zisternostomie).
In vielen Fällen bleibt alternativ nur eine Ableitung des Hirnwassers über einen Schlauch üblicherweise in den Bauchraum (ventrikulo-peritonealer Shunt), wo das Wasser dann vom Körper aufgenommen wird. Diese sogenannten Shuntoperationen werden regelmäßig durchgeführt. Damit nicht zu viel Liquor über den Shunt (Schlauch) in den Bauchraum abläuft, wird zusätzlich ein Ventil in das Schlauchsystem integriert. Diese Ventile sind heutzutage in der Regel programmierbar, d. h. auch im eingebauten Zustand von außen durch die Haut verstellbar, so dass für jeden Patienten der individuelle, optimale Liquorauslassdruck eingestellt werden kann.
Ein weiterer Schwerpunkt der Klinik für Neurochirurgie ist die Wirbelsäulenchirurgie. Dabei besteht in diesem Sektor zum Teil eine enge Kooperation mit der Klinik für Unfallchirurgie am Klinikum Kempten. So werden beispielsweise knöcherne Verletzungen der Brust- und Lendenwirbelsäule primär von den unfallchirurgischen Kollegen behandelt. Bei begleitenden Verletzungen des Rückenmarks bzw. der Nerven erfolgen gemeinsame Operationen. Sämtliche Verletzungen an der Halswirbelsäule bzw. am Übergang vom Kopf zur Halswirbelsäule werden von der neurochirurgischen Klinik versorgt. Zusammenfassend können somit alle denkbaren Verletzungen der Wirbelsäule bzw. des Rückenmarkes und der Nerven soweit möglich am Klinikum Kempten operativ versorgt werden.
Den zahlenmäßig größten Anteil in der neurochirurgischen Wirbelsäulenchirurgie stellt allerdings die Behandlung degenerativer Wirbelsäulenerkrankungen. Vor allem Verengungen (Stenosen) des Wirbelsäulenkanals oder auch Bandscheibenvorfälle im Bereich der Halswirbelsäule bzw. der Lendenwirbelsäule erfordern gelegentlich eine operative Behandlung. Dabei legen wir großen Wert auf möglichst kleine, wenig invasive Eingriffe. Zuvor gilt es sämtliche konservativen Behandlungsmöglichkeiten auszuschöpfen. Dazu werden zum Teil auch gezielte, CT-gesteuerte Infiltrationen (PRTs/Facetteninfiltrationen) durchgeführt.
Sofern stabilisierende Operationen an der Wirbelsäule, wie zum Beispiel bei einem Wirbelgleiten (Spondylolisthese), erforderlich werden, werden in der Regel minimalinvasive Techniken bevorzugt. Um Schrauben zur Stabilisierung in die Wirbelsäule einzubringen, ist es heute in der Regel nicht mehr erforderlich die Rückenmuskulatur von der Wirbelsäule abzulösen und diese damit freizulegen. Stattdessen kann man minimal-invasiv mit relativ kleinen Schnitten die Schrauben durch die Haut einbringen (sogenannte perkutane Instrumentation). Diese Operationstechnik stellt eine besondere Herausforderung an den Operateur. Um die Präzision bei der Schraubenimplantation zu erhöhen, d. h. um die Gefahr von suboptimal oder falsch liegenden Schrauben, die beispielsweise Rückenmark oder Nerven gefährden könnten, zu minimieren, wird jede dieser Operationen mithilfe der spinalen Navigation durchgeführt. Mit dieser Technik ist es möglich die Schrauben millimetergenau im Knochen der Wirbelsäule zu platzieren. Perfektioniert wird dieses moderne Verfahren noch durch die routinemäßige Anbindung an den O-armR(Fa. Medtronic). Damit lassen sich während der Operation Schichtaufnahmen bzw. dreidimensionale Bilder der Wirbelsäule anfertigen, die in der Qualität annähernd einer Computertomografie entsprechen.
Sollten operative Behandlungsmaßnahmen wenig erfolgversprechend sein, bleibt manchmal nur eine Optimierung der symptomatischen Schmerztherapie übrig. Hierzu besteht eine sehr enge Kooperation mit der hiesigen Abteilung für Schmerztherapie (s.u.).
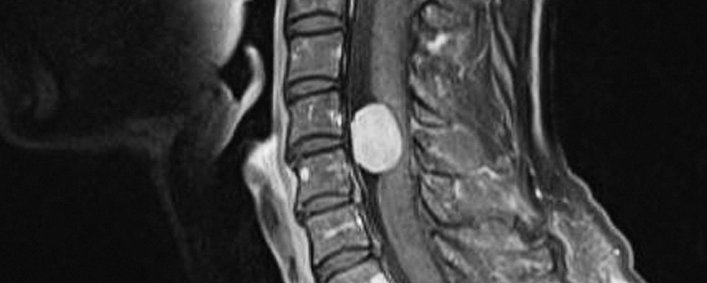
Ein weiteres, wichtiges Feld innerhalb der neurochirurgischen Wirbelsäulenchirurgie ist die Operation von Tumoren der Wirbelsäule.
Dabei werden nicht nur Tumoren innerhalb des Wirbelsäulenkanals operiert wie zum Beispiel Meningeome oder Neurinome bzw. Tumoren innerhalb des Rückenmarks wie Ependymome oder Gliome, sondern auch Tumorarten die primär von der knöchernen Wirbelsäule ausgehen. Dabei handelt es sich in erster Linie und nicht selten um Metastasen, d. h. Tochtergeschwülste verschiedener Krebsarten. Diese Tumoren führen nicht selten zu einer Kompression des Rückenmarks mit der drohenden Gefahr oder einer schon vorhandenen Querschnittslähmung, so dass hier oft eine rasche operative Entlastung notwendig wird. Gleichzeitig zerstört ein Teil dieser Tumoren auch so erheblich die knöcherne Struktur der Wirbelsäule, dass keine ausreichende Stabilität mehr gewährleistet ist. In diesen Fällen wird zusätzlich auch eine stabilisierende Operation an der Wirbelsäule durchgeführt (s.o.).
Vor allem im Rahmen der pädiatrischen Neurochirurgie (Kinder-Neurochirurgie) werden auch Missbildungen im Bereich der Wirbelsäule operativ behandelt. So werden beispielsweise Neugeborene, die mit einem offenen Rücken (spina bifida) auf die Welt gekommen sind, innerhalb der ersten Lebenstage operativ versorgt. Dabei wird der Rückenmarkskanal inklusive Inhalt rekonstruiert und eine plastische Deckung des Hautdefektes am Rücken vorgenommen. Nicht selten ist diese Fehlbildung auch mit der Ausbildung eines Wasserkopfes (Hydrozephalus, siehe oben) assoziiert. Andere Begleiterkrankungen wie eine Arnold-Chiari-Malformation oder auch ein später auftretendes tethered-cord-Syndrom werden ebenfalls operativ behandelt. Die Behandlung unserer kleinen Patienten erfolgt in enger Kooperation mit der Kinderklinik am Klinikum Kempten, wo die Patienten bzw. auch die Eltern untergebracht sind.
In enger Kooperation mit der Schmerztherapie im Hause werden zur Behandlung chronischer Schmerzsyndrome zum Teil interventionelle Behandlungsmöglichkeiten angeboten. Hierzu zählen zum Beispiel Infiltrationsbehandlungen der Facettengelenke (kleine Wirbelgelenke) bzw. der Iliosakralgelenke (Gelenke zwischen Becken und Wirbelsäule). Zum Teil werden aber auch spezielle operative Behandlungsmöglichkeiten angeboten.
An dieser Stelle ist beispielhaft die Trigeminusneuralgie zu erwähnen. Patienten, die an dieser speziellen Form des chronischen Gesichtsschmerzes leiden, können nicht selten durch eine relativ einfache operative Behandlung vom Schmerz befreit werden. Bei dieser mikrochirurgischen Behandlung (Jannetta-OP: benannt nach dem neurochirurgischen Erstbeschreiber und Entwickler) werden Blutgefäße, die den Gesichtsnerven (Nervus Trigeminus) komprimieren, von Letzterem gelöst und verlagert.
Leider ist es nicht möglich bei allen Schmerzsyndromen immer die Ursache zu behandeln bzw. auszuschalten. So gibt es beispielsweise tumorbedingte chronische Schmerzsyndrome, die eine symptomatische, langfristige, meist hochdosierte Schmerzmedikation erforderlich machen. Dies kann aber durch systemische Nebenwirkungen begrenzt werden. In diesen Fällen kann die Implantation einer sog. Schmerzpumpe eine sinnvolle Alternative darstellen.
Diese Pumpen werden üblicherweise am Bauch unter der Haut implantiert. Sie können von außen immer wieder neu mit Schmerzmedikamenten befüllt werden. Über einen dünnen Schlauch werden die Medikamente in den Wirbelsäulenkanal gepumpt, wo sie direkt an den Nervenzellen wirken können.
Vermehrt chronische Schmerzsyndrome finden sich auch bei Patienten mit degenerativen Wirbelsäulenerkrankungen. Auch hier ist nicht immer eine ursächliche Behandlung des Schmerzes möglich. Gelegentlich haben auch schon Operationen an der Wirbelsäule stattgefunden, allerdings ohne Erfolg. Bei diesen Patienten, die an chronischen Rückenschmerzen und/oder Beinschmerzen leiden, bietet sich die Möglichkeit der Rückenmarksstimulation (SCS: spinal cord stimulation) an. Dabei werden mit einer kleinen Operation Elektroden in den Wirbelsäulenkanal verlegt und von einem, in der Regel in die Bauchdecke implantierten, von außen programmierbaren Stimulator elektrische Impulse auf das Rückenmark, d. h. die schmerzleitenden Bahnen im Rückenmark, übertragen. Mit diesem neuromodulativen Verfahren wird das Schmerzempfinden positiv verändert und damit eine Schmerzreduktion erreicht.
Selbstverständlich kann nicht nur das gesamte Spektrum an Wirbelsäulenverletzungen, wie oben beschrieben, am Klinikum Kempten operativ versorgt werden, sondern auch sämtliche Schädel-Hirn-Verletzungen. Hierzu stehen Neurochirurgen rund um die Uhr (24/7) zur Verfügung, so dass eine lückenlose Notfallversorgung der Region gewährleistet ist.
Als zertifiziertes überregionales Traumazentrum unter Führung der unfallchirurgischen Klinik besteht eine wichtige Aufgabe des Klinikums Kempten darin, schwer- und schwerstverletzte Patienten aus der Region, aber eben auch überregional zu versorgen. Oft handelt es sich dabei um Mehrfach-Verletzungen (Polytrauma), d.h. dass verschiedene Organsysteme betroffen sind. Dies macht eine enge Zusammenarbeit verschiedener Fachdisziplinen erforderlich. Sollten beispielsweise relevante Verletzungen des Gesichtes, d. h. vor allem Brüche des Mittelgesichtes, vorliegen, so steht uns hier rund um die Uhr die Unterstützung kooperierender Mund-Kiefer-Gesichtschirurgen zur Verfügung.
Gerade mehrfach verletzte Personen, zum Beispiel nach Verkehrsunfällen, weisen besonders oft auch eine Schädel-Hirn-Verletzung auf, nämlich in bis zu 90 % der Fälle. Dabei kommt diesen Verletzungen eine besondere Bedeutung zu, da sie oft für die Gesamtprognose des Patienten entscheidend sind. Eine rasche und kompetente neurochirurgische Versorgung dieser Patienten ist daher oberstes Gebot.
So müssen einige Patienten möglichst schnell nach der Erstversorgung und Primärdiagnostik in der Notaufnahme in den Operationssaal gefahren und operiert werden. Vor allem raumfordernde Einblutungen innerhalb des Kopfes stellen eine akute Lebensbedrohung für diese Patienten dar.
Aber längst nicht alle Patienten mit einer relevanten Schädel-Hirn-Verletzung müssen operativ behandelt werden. Ein großer Teil dieser Patienten kann auch konservativ behandelt werden. Dazu ist in der Regel die Aufnahme auf der Intensivstation erforderlich. Hier erfolgt eine interdisziplinäre Betreuung der Patienten. Um bewusstlose Patienten bzw. auch solche Patienten, die bewusst in ein künstliches Koma versetzt wurden, besser überwachen zu können, erfolgt meist ein invasives Hirndruck-Monitoring. Dazu kann durch einen sehr kleinen operativen Eingriff, der üblicherweise auf der Intensivstation erfolgt, eine moderne Hirndruck-Messsonde (ICP-Monitoring) in das Gehirn vorgeschoben werden. Von nun an kann kontinuierlich der Druck im Gehirn bzw. im Schädel gemessen werden, so dass sich bedrohliche Veränderungen des Krankheitsverlaufes schneller erkennen lassen. Dies ist aber nur eine von vielen Methoden, mit denen sich die intensivmedizinisch notwendigen Maßnahmen besser steuern und kontrollieren lassen. So werden auch Messungen der Hirnströme (EEG) oder Durchblutungsmessungen des Gehirns (transkranieller Doppler/TCD) bei besonderen Fragestellungen am Krankenbett durchgeführt. Nur so ist eine moderne, differenzierte, neurochirurgisch-intensivmedizinische Behandlung dieser Patienten gewährleistet.
Gelegentlich zeigen diese Untersuchungen auch, dass die konservativen Behandlungsmaßnahmen nicht mehr ausreichen, so dass sekundär doch operative Maßnahmen notwendig werden.
Neben den ganz akuten operativen Behandlungsmaßnahmen sind manchmal aber auch im späteren Verlauf noch operative Maßnahmen erforderlich, um Folgen der Schädel-Hirn-Verletzung zu behandeln.
So kann sich beispielsweise auch Wochen oder Monate nach einer Schädel-Hirn-Verletzung noch ein sogenannter Wasserkopf (siehe oben) entwickeln.
Bei knöchernen Verletzungen der Schädelbasis, vor allem im vorderen Bereich, kann eine Nervenwasserfistel entstehen, die mit der Gefahr einer Hirnhautentzündung assoziiert ist, die daher unbedingt operativ abgedichtet werden muss.
Auch knöcherne Defekte am Schädeldach als Folge des Unfalls bzw. auch als Folge vorangegangener operativer Maßnahmen werden oft erst im späteren Verlauf verschlossen (plastisch gedeckt). Teilweise werden hierfür maßgeschneiderte CAD-Plastiken im Vorfeld angefertigt, um optimale kosmetische Ergebnisse zu erreichen.
So werden Patienten mit einem relevanten Schädel-Hirn-Trauma nicht nur in der Akutphase von uns Neurochirurgen betreut, sondern oft auch längerfristig, wobei die ambulante Anbindung dann über unser MVZ erfolgt.
Neben den operativen und intensivmedizinischen Behandlungsmaßnahmen besteht eine sehr wichtige Aufgabe für uns auch darin, eine geeignete Rehabilitationseinrichtung zu finden, um eine zeitnahe und optimale Weiterbehandlung des Patienten zu gewährleisten. Dies geschieht in enger Kooperation mit dem Sozialdienst der Klinik.
Der dargestellte Leistungskatalog der neurochirurgischen Klinik am Klinikum Kempten erhebt keinen Anspruch auf Vollständigkeit. Es soll lediglich in groben Zügen die allgemeine Leistungsfähigkeit, die technischen Möglichkeiten und die besonderen Kompetenzen der Klinik skizziert werden.
Sollten für Sie als interessierter Leser bzw. potentieller Patient Fragen unbeantwortet bleiben, z.B. ob wir für Sie und Ihre Beschwerden der richtige Ansprechpartner sind, scheuen Sie sich nicht, Kontakt mit uns aufzunehmen.